Высокое артериальное давление при беременности: осложнения
Высокое артериальное давление при беременности: осложнения
При беременности женщины должны внимательно отслеживать свое состояние и при появлении тревожных симптомов обратиться к врачу. Особенно внимательно необходимо отслеживать артериальное давление. Врачи говорят, артериальная гипертензия затрагивает все большее количество беременных. И если не контролировать давление и не принимать меры, это может стать причиной серьезных осложнений, влияющих на здоровье матери и развитие плода. MedAboutme расскажет о видах гипертензии, группах риска, тревожных симптомах и необходимом лечении.
Гипертензия при беременности: виды
Если давление у беременных женщин равно или больше 140/90 мм рт.ст. и выше, то оно считается высоким. В клинической практике выделяют несколько видов гипертензии: хроническую, гестационную и преэклампсию. Хроническая гипертензия формируется еще до беременности, а вот гестационная — только у женщин в положении. Врачи отмечают, что гестационная может переходить в хроническую после родов. Каждый из этих видов повышенного давления имеет свои особенности, влечет за собой возможные риски и последствия, так же можно проследить особенности в лечении.
Хроническая гипертензия
О такой форме говорят в случае, если повышенное давление и сопутствующие симптомы отмечались до беременности или же были зарегистрированы после родов. При таком состоянии женщин беспокоит не только высокое давление и симптомы, связанные с этим, в моче обнаруживается белок, что указывает на проблемы с почками, иногда диагностируется дисфункция печени.
Гестационный тип
Формируется исключительно при беременности, отсутствует белок в моче. Диагностика обычно происходит во втором триместре — после 20 недели гестации.
Отмечается, что такой тип временный и симптомы исчезают после рождения малыша. Но увеличивается вероятность развития гипертонии после родов.
Преэклампсия
Под этим термином понимается состояние высокого артериального давления, развивающегося при беременности (в третьем триместре) или уже после родов, что бывает реже. Это опасное состояние, имеющие тяжелые последствия для здоровья и даже жизни женщины и плода.
Диагностирование происходит не при измерении давления, а по результатам лабораторных анализов. При легкой форме преэклампсии симптомы могут отсутствовать вовсе. Но в остальном, признаки могут быть следующими:
- высокое давление;
- белок в моче;
- сильные отеки;
- головная боль и головокружение;
- перепады настроения;
- трудности с дыханием;
- тошнота, вплоть до рвоты;
- нарушение зрения.
Высокое давление: риски для матери

Неконтролируемое повышение давления — причина осложнений как для матери, так и для плода. Так, исследования показывают, что гестационная гипертензия — предрасполагающий фактор для опасных и тяжелых болезней сердца, вплоть до инфарктов и даже инсультов.
Неконтролируемое давление у женщин в положении ставит их в группу риска по развитию преэклампсии и гестационного диабета. Одним из самых опасных осложнений будет HELLP-синдром.
К другим возможным осложнениям, формирующимся при беременности, относят:
- инсульт;
- отслойку плаценты;
- преждевременные роды.
Возможные риски для плода
Высокое давление увеличивает вероятность неблагоприятных исходов для малыша: преждевременные роды, низкая масса тела, значительно увеличены риски младенческой смертности.
Каждое из возможных последствий несет в себе дополнительные риски. Например, преждевременные роды — одна из причин проблем с дыханием у новорожденных, не говоря уже об отдаленных перспективах.
Тревожные симптомы
Повышенное артериальное давление называют тихим убийцей, ведь большинство пациентов даже не подозревают о наличии проблемы, что и обеспечивает развитие осложнений и нежелательных последствий.
Мониторинг давления — неотъемлемая часть планирования беременности и дородового ухода. Ведь такие изменения могут формироваться как во время беременности, так и после родов.
Врачи отмечают, что контроль давления и отслеживание собственного состояния — важная часть нормального течения беременности, без осложнений. Но стоит помнить, что на его цифры влияют некоторые жизненные обстоятельства, например, качество сна, питание и другое.
Кто в группе риска?
Беременность — состояние, требующее повышенного внимания к собственному здоровью и самочувствию. Женщинам из групп риска необходимо быть особенно внимательными, т.к. они нуждаются в особом контроле. Факторы риска включают:
- преэклампсию в анамнезе;
- уже имеющуюся гипертензию;
- гестационный диабет;
- многоплодную беременность;
- болезни почек;
- аутоиммунные патологии.
Кроме того, нельзя не учитывать и общие факторы риска, способствующие формированию повышенного артериального давления:
- наследственность;
- лишний вес и ожирение;
- возраст;
- высокий уровень холестерина;
- хронический стресс;
- вредные привычки;
- малоподвижный образ жизни.
Рекомендованное лечение
Женщинам, у которых была диагностирована гипертензия до беременности, рекомендовано продолжать назначенное лечение, в которое при необходимости могут вноситься корректировки, ведь некоторые лекарства могут оказаться несовместимыми.
При подозрении на преэклампсию и эклампсию женщин госпитализируют, где они находятся под постоянным наблюдением врачей и проходят активное лечение. Тактика лечения всегда определяется индивидуально и требует комплексного подхода и лечения.
Меры профилактики
Соблюдение простых правил и мер безопасности позволит избежать ненужных рисков и тем более последствий. Врачи особенно рекомендуют вести активный образ жизни, придерживаться правильного питания. Такие меры позволят контролировать давление, а также обеспечить плод всеми необходимыми веществами для его роста и развития.
К числу рекомендаций, позволяющих контролировать артериальное давление, можно отнести:
- ограничение потребления соли;
- соблюдение питьевого режима;
- сбалансированное питание, включение в рацион большого количества свежих овощей и фруктов;
- физические упражнения;
- отказ от вредных привычек.
Врачи настоятельно рекомендуют женщинам из групп риска контролировать артериальное давление, и при появлении тревожных симптомов незамедлительно обратиться к врачу, ведь лечение, начатое своевременно, значительно снижает вероятность развития осложнений.

Знаете ли вы о том, какое у вас артериальное давление? А ведь оно является одним из главных показателей состояния здоровья. Мы предлагаем пройти маленький тест, который позволит вам определиться с этим вопросом и разобраться с тем, что следует предпринять для поддержания АД в норме.
Гипертензия при беременности — симптомы и лечение
Что такое гипертензия при беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мадоян Маргариты Анатольевны, терапевта со стажем в 21 год.
Над статьей доктора Мадоян Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Артериальная гипертензия (АГ) при беременности — это повышение артериального давления (АД), регистрируемое два и более раз в течение четырёх часов. Повышенными считаются цифры ≥ 140 мм рт. ст. для верхнего (систолического) и ≥ 90 мм рт. ст. для нижнего (диастолического) АД. [1] [2] [5]
Повышение АД может возникнуть при гипертонической болезни (ГБ) и при симптоматических (вторичных) АГ.
ГБ не имеет одной причины, она является хроническим многопричинным заболеванием, которое возникает из-за сочетания наследственной предрасположенности и приобретённых факторов. [3,4] К приобретенным факторам риска относятся частые стрессы, избыточное потребление соли, диабет, ожирение, повышение липидов крови, малоподвижность и курение. [1] [2] [5]
Вторичные (симптоматические) АГ обычно имеют одну причину повышения АД: заболевания почек или почечных сосудов, заболевания эндокринных желёз, поражения нервной системы и другие. [3] [4]
Беременность не является причиной появления ни ГБ, ни вторичных АГ, но высокая нагрузка на сердечно-сосудистую систему во время беременности, родов и в послеродовом периоде может послужить причиной выявления или обострения уже существующих в организме женщины сердечно-сосудистых проблем. [1] [2] [5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гипертензии при беременности
Симптомы неосложнённой артериальной гипертензии у беременных неспецифичны:
- головная боль;
- сердцебиение;
- тошнота;
- чувство нехватки воздуха;
- слабость.
Они могут наблюдаться как при других заболеваниях, не связанных с повышением АД, так и во время совершенно нормальной беременности.
При наличии осложнений АГ отмечаются симптомы со стороны пораженных органов-мишеней:
- сердце — нарушения сердечного ритма, боли в сердце, одышка, отёки;
- мозг — ухудшение интеллектуальных способностей, головокружения, неврологические нарушения;
- глаза — нарушения зрения, вплоть до слепоты;
- периферические артерии — зябкость конечностей, непостоянная хромота;
- почки — ночные мочеиспускания, отёки.
Помимо прочего, при беременности могут возникнуть специфические опасные осложнения АГ, связанные с тяжёлой патологией мелких сосудов — преэклампсия и эклампсия. [1] [2] [5] Преэклампсия может ничем себя не проявлять, кроме высокого АД и белка в моче, а может выражаться неспецифическими симптомами со стороны разных органов и систем организма. Эклампсия проявляется судорожными приступами с потерей сознания. [1] [2] [5]
Патогенез гипертензии при беременности
Уровень АД зависит от многих параметров организма: тонуса сосудов, объёма циркулирующей крови, скорости выталкивания крови из сердца, растяжимости стенок аорты и других факторов. Эти параметры регулируются условно на трех уровнях: центральном, сосудистом, почечном. [3] [4] [6]
При воздействии факторов риска, перечисленных выше, регуляторные механизмы сбиваются. В зависимости от того, на каком уровне первоначально произошел сбой, развитие АГ может начаться с одного из звеньев патогенеза и продолжиться подключением следующих: увеличением суммарного сопротивления сосудов, активацией гормональных систем, активацией центральной нервной системы, дисбалансом натрия и воды, увеличением жесткости сосудистой стенки. Эти патологические процессы наслаиваются на процессы адаптации сердечно-сосудистого русла к вынашиванию и рождению ребёнка.
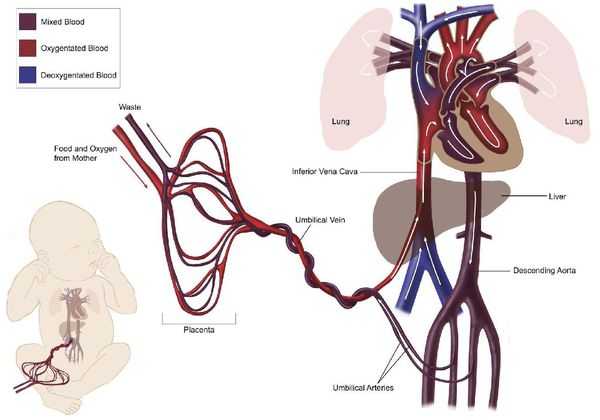
Во время беременности формируется еще один (третий) круг кровообращения, увеличивается общий объём циркулирующей крови, быстро повышается масса тела (рост матки, плаценты, плода), ускоряется обмен веществ, активируется ряд гормональных систем, также для беременности характерно расширение сосудов. [1] [2] [5] В результате увеличивается количество крови, выбрасываемое сердцем при сокращении, и количество сокращений сердца (к концу беременности обычно пульс учащается на 15-20 ударов), а уровень АД, наоборот, понижается (причём в первую треть беременности АД снижается, во вторую — остаётся без изменений, в третью — повышается до уровня перед беременностью). [1] [2] [5] Следовательно, в период беременности сердце работает в наименее экономном режиме, активно расходуя свой ресурс.
В родах нагрузка на сердце и сосуды максимальна, так как стремительно возрастает потребность тканей в кислороде. После родов исчезает третий круг кровообращения, повышается вязкость крови, увеличивается АД — сердечно-сосудистая система вновь должна перестроится, но теперь очень быстро. [1] [2] [5] Компенсаторные возможности сердечно-сосудистой системы резко сужаются.
Таким образом, адаптация сердечно-сосудистой системы к беременности, родам и послеродовому периоду может ухудшить течение АГ, а наличие АГ может затруднить адаптацию сердечно-сосудистой системы.
Классификация и стадии развития гипертензии при беременности
АГ при беременности классифицируют по времени её обнаружения, степени повышения АД и стадиям.
По времени обнаружения АГ выделяют: [1]
- хроническую АГ — выявлена до беременности или в первые 20 недель беременности, подразделяется на ГБ и вторичную АГ;
- гестационную АГ — выявлена после 20-й недели беременности;
- хроническую АГ, осложнённую преэклампсией — хроническая АГ и выявление белка в суточной моче ≥ 3 г/л;
- преэклампсию/эклампсию. Преэклампсия – наличие гестационной АГ и выявление белка в моче ≥ 3 г/л за сутки, подразделяется на умеренно выраженную и тяжёлую. Эклампсия — судороги на фоне преэклампсии.
Для беременных существует особая классификация степени повышения АД, определяемой по наиболее высокому уровню систолического (верхнего) или диастолического (нижнего) АД: [1]
- нормальное АД: систолическое < 140 и диастолическое < 90;
- умеренная АГ: систолическое 140-159 и/или диастолическое 90-109;
- тяжёлая АГ: систолическое ≥ 160 и/или диастолическое ≥ 110.
Стадии определяются для ГБ и зависят от наличия осложнений: [3] [4] [6]
- I стадия — осложнений нет;
- II стадия — появление изменений со стороны одного или нескольких органов-мишеней (сердце, сосуды, головной мозг, глаза, почки);
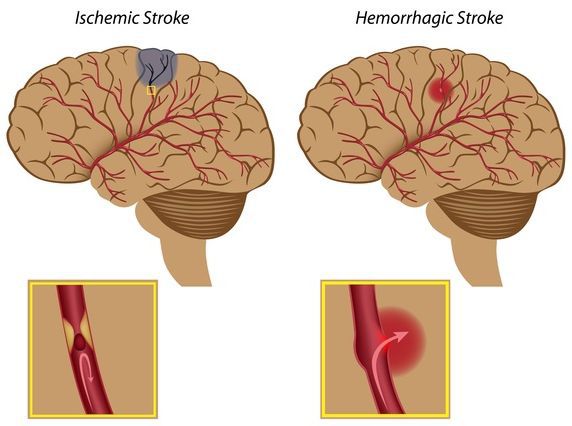
- III стадия — наличие ассоциированных клинических состояний, то есть грубой органической патологии органов-мишеней (инфаркт, стенокардия, инсульт, почечная недостаточность, кровоизлияние в сетчатку глаза, отёк зрительного нерва).
Осложнения гипертензии при беременности
Риски для матери и ребёнка:
- плацентарная недостаточность;
- синдром задержки роста плода;
- внутриутробная гибель плода;
- гибель ребёнка в раннем послеродовом периоде;
- преждевременная отслойка нормально расположенной плаценты;
- акушерские кровотечения;
- эклампсия;
- тяжёлые жизнеугрожающие нарушения свертывающей системы крови;
- острое почечное повреждение;
- отёк лёгких;
- кровоизлияние и отслойка сетчатки;
- инсульты [1] .
Диагностика гипертензии при беременности
В связи с тем, что при беременности диагностические возможности ограничены, женщинам с уже ранее выявленной, существующей АГ целесообразно пройти комплексное обследование перед планированием беременности. [1] [5]
Когда нужно немедленно записаться к гинекологу
Беременной женщине с АГ необходим усиленный врачебный контроль в течение всей беременности и в ближайшее время после неё. Во время беременности обязательно надо обратиться к врачу не только при повышенном уровне артериального давления (верхнее ≥ 140 мм рт. ст., нижнее ≥ 90 мм рт. ст.), но и при головокружении, головной боли, чрезмерной усталости, появлении судорог в мышцах, тошноте.
Диагностический процесс при АГ во время беременности решает следующие задачи:
- определение степени АГ;
- определение состояния органов-мишеней;
- определение риска развития преэклампсии;
- определение эффективности получаемого лечения.
К каким врачам обращаться
Помимо наблюдения у гинеколога, при хронической АГ рекомендуются консультации терапевта (кардиолога), невролога, офтальмолога, эндокринолога.
Физикальное обследование
Основной метод диагностики — измерение АД. Измерять АД следует в положении сидя поочерёдно на каждой руке, обязательно спустя 5-10 минут предварительного отдыха. [1] В случае различных показателей АД верным считается результат с бо́льшим АД. Необходимо, чтобы на момент измерения прошло около 1,5-2 часов после употребления пищи. Для более достоверных результатов измерения АД следует в день диагностики отказаться от кофе и чая.
Лабораторная диагностика
Основные лабораторные анализы, назначаемые беременным с гипертонией:
- общий анализ мочи;
- клинический анализ крови;
- гематокрит (отношение объёма эритроцитов к объёму жидкой части крови);
- определение уровня печеночных ферментов, креатинина и мочевой кислоты в сыворотке крови.
Для выявления преэклампсии все беременные должны быть обследованы на наличие протеинурии (белка в моче) на ранних сроках. Если по результатам тест-полоски ≥1, то необходимо незамедлительно выполнить дальнейшие обследования, например выявить соотношение альбумина и креатинина в разовой порции мочи.
Инструментальная диагностика
Также при АГ во время беременности проводят:
- электрокардиографию;
- исследование сосудов глазного дна;
- УЗИ сердца;
- УЗИ маточных артерий (на 20-й неделе беременности);
- УЗИ надпочечников [1][7][8] .
Диагностические лабораторные и функциональные параметры преэклампсии (ПЭ)
Преэклампсия – характерный для беременности синдром, развивающийся после 20-й недели беременности. Проявляется повышением АД и протеинурией (появлением белка в моче) ≥ 0,3 г/сут.
Эклампсия – судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией.
Лечение гипертензии при беременности
Целями лечения артериальной гипертензии у беременных являются:
- предупреждение осложнений, связанных с повышением АД;
- сохранение беременности;
- нормальное развитие плода и своевременное родоразрешение.
Существует два способа лечения артериальной гипертензии при беременности :
Артериальная гипертония и особенности родоразрешения

Беликова, Л. В. Артериальная гипертония и особенности родоразрешения / Л. В. Беликова. — Текст : непосредственный // Молодой ученый. — 2019. — № 15 (253). — С. 57-59. — URL: https://moluch.ru/archive/253/57979/ (дата обращения: 27.10.2022).
Артериальная гипертония (АГ) — состояние, при котором у беременных регистрируется САД ≥140 мм рт.ст. и/или ДАД ≥90 мм рт.ст. Необходимо подтвердить повышение уровня АД, как минимум, двумя измерениями с интервалом не менее 15 мин на той же руке.
АГ при беременности является самой частой экстрагенитальной патологией, которая диагностируется у 7–30 % беременных. Высокий уровень АД ухудшает течение и прогноз беременности, а также служит основной причиной летальных исходов родильниц и новорожденных.
Повышенные уровни АД приводят к развитию множества осложнений во время беременности, среди них:
− синдром задержки роста плода (СЗРП);
− антенатальная гибель плода;
− преждевременная отслойка нормально расположенной плаценты;
− HELLP-синдром (гематома или разрыв печени);
− острое почечное повреждение;
− нарушения мозгового кровообращения (ОНМК);
− кровоизлияние и отслойка сетчатки.
Гипертензивные состояния при беременности представлены двумя видами: АГ, существовавшая до беременности, АГ, развившаяся непосредственно в связи с гестационным процессом.
Согласно современных рекомендациям «Диагностика и лечение сердечно-сосудистых заболеваний при беременности» от 2018 года, выделяют четыре основных формы АГ беременных:
− АГ, имевшаяся до беременности — хроническая АГ (ХАГ) — гипертоническая болезнь (ГБ) или симптоматическая АГ;
− гестационная артериальная гипертония (ГАГ);
− ХАГ, осложненная преэклампсией (ПЭ);
Стойкое повышение АД, выявленное у женщины до беременности или до 20-ой недели ее развития, объединяются понятием «хроническая АГ». АГ, диагностированная после 20 нед. гестации и не исчезнувшая в течение 12 нед. после родов, также классифицируется как существовавшая ранее АГ, но уже ретроспективно. Индуцированная беременностью гестационная АГ манифестирует после 20-ой недели. В некоторых случаях, при прогрессировании патологического процесса, гестационная АГ трансформируется в наиболее тяжелые формы — преэклампсию (АГ сочетающаяся с протеинурией) и эклампсию (присоединение судорожного синдрома к течению преэклампсии). Преэклампсия и эклампсия могут также осложнять течение беременности и у женщин с хронической АГ.
Наиболее частой причиной вторичной АГ являются заболевания почечных сосудов. Вазоренальная АГ — вторая по распространенности причина симптоматических АГ, при которой выявляется одно- или двустороннее поражение почечных артерий. У пациенток молодого возраста вазоренальная АГ может развиваться в результате фибромышечной дисплазии, неспецифического аортоартериита, других системных заболеваний соединительной ткани, а также аномалий развития почечных артерий, патологической подвижности почек и таких редких причин, как аневризма почечной артерии, образование, сдавливающее почку, травма. Вероятность атеросклеротического поражения почечных артерий у молодых женщин невелика.
Нередко встречаются вторичные АГ на фоне эндокринных заболеваний: феохромацитомы, первичного альдостеронизма (синдрома Конна), синдрома и болезни Иценко-Кушинга. Коарктация аорты также может быть причиной повышения АД. Лекарственная форма АГ развивается при длительном применении стероидных и нестероидных противовоспалительных препаратов, гормональных противозачаточных средств, симпатомиметиков, кокаина, эритропоэтина, циклоспорина, лакрицы.
На базе Областного перинатального центра ГАУЗ Оренбургской областной клинической больницы № 2 был проведен ретроспективный анализ истории родов 382 родильниц за 2018 год.
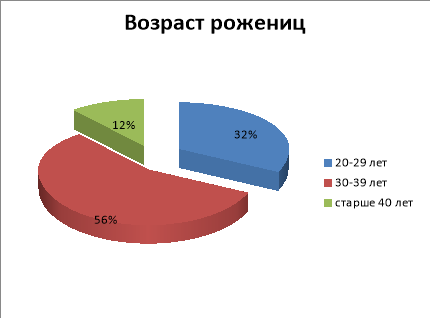
В 2018 году родоразрешено 382 пациентки с АГ (7,2 % от общего числа 5305 родов). Возрастные группы: 20–29 лет — 122 (31,9 %), 30–39 лет — 213 (55,7 %), старше 40 лет — 47 (12,3 %). Первые роды предстояли 32,5 % беременным, повторные роды-67,5 %. Таким образом, преобладают повторнородящие пациентки среднего репродуктивного возраста.
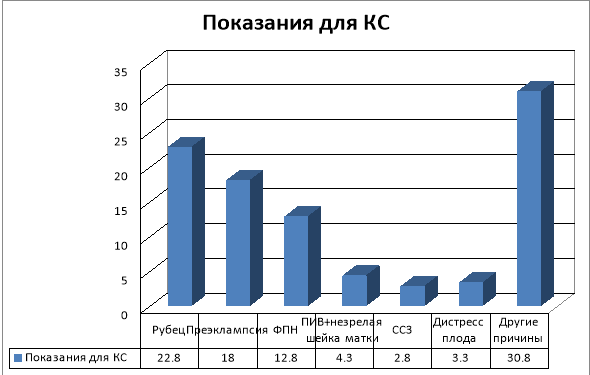
Роды через естественные родовые пути проведены в 43,9 % случаев, в 0,8 % произведена вакуум-экстракция плода. Операцией кесарева сечения (КС) родоразрешены 55,2 % женщин, из которых 34,6 % были выполнены в плановом порядке и 65,4 % в экстренном порядке. Основными показаниями для КС в 22,8 % стал рубец, 18 % — преэклампсия, 12,8 % — фетоплацентарная недостаточность, 4,3 % — ПИВ + незрелая шейка матки, 2,8 % — сердечно — сосудистые заболевания, 3,3 % — дистресс плода, 30,8 % — другие причины, такие как крупный плод, двойня, перенашивание, преждевременные роды и т. д. Тазовое предлежание было в 3,3 % случаев, узкий таз — 1,9 %.
Преждевременные роды произошли у 72 пациенток (18,8 %), из которых до 28 недель беременности — 2 %, 28–34 недели — 11 %, 36 недель — 5,8 %.
В 62,6 % родов оценка новорожденного по шкале Апгар составила 8 баллов. Вес новорожденных-34,3 % с массой менее 3000 гр., 53,4 %-с массой 3000–4000 гр., 12,3 % случаев — 4000 гр. и более.
Целью лечения АГ у беременных является предупреждение осложнений, связанных с повышением АД, сохранение беременности, нормальное развитие плода и своевременное родоразрешение. В основном беременным разрешен прием таких лекарственных средств как: метилдопа, метопрололсукцинат, бисопролол, верапамил.
АГ не является показанием к КС. Чаще всего с целью обезболивания используют эпидуральную анестезию. Она обеспечивает эффективное обезболивание родов и оказывает дополнительное антигипертензивное действие.
Основные термины (генерируются автоматически): артериальная гипертония, беременная, беременность, заболевание, род.
Источник https://medaboutme.ru/articles/vysokoe_arterialnoe_davlenie_pri_beremennosti_oslozhneniya/
Источник https://probolezny.ru/gipertenziya-pri-beremennosti/
Источник https://moluch.ru/archive/253/57979/