Уреаплазмоз — симптомы и лечение
Уреаплазмоз во время беременности
Количество болезней, вызванных условно-патогенными микроорганизмами, увеличивается с каждым годом. Одна из таких патологий – уреаплазмоз во время беременности. Многие женщины являются носителями инфекции, и даже не подозревают об этом, поскольку симптомы заболевания выражены слабо.
Что это за патология
Уреаплазмоз – патология инфекционного характера, вызванная бактериями уреаплазма. Долгое время болезнь относилась к заболеваниям, которые передаются половым путем. Но с 1998 г. она считается воспалительным процессом в мочеполовых путях.
Уреаплазма относится к условно-патогенным микроорганизмам, присутствует во влагалищной микрофлоре у 70% женщин.
Но при нормальной работе иммунной системы организм сдерживает рост бактерий, какие-либо проявления патологических процессов отсутствуют. Но если защитные функции ослабевают, микробы начинают активно размножаться, развивается уреаплазменная инфекция.
Причины
Основная причина активного роста патогенов – естественное ослабление иммунитета после зачатия. Так организм женщины защищает плод от отторжения.
- влагалищный дисбактериоз;
- наличие других инфекционных болезней – кандидоз, хламидиоз;
- частые стрессы, простуды, переохлаждение;
- злоупотребление спринцеванием.
Заболевание передается половым путем, заразиться можно при любом виде секса. Продолжительность инкубационного периода – 1 месяц.
Уреаплазмоз не передается бытовым путем, заразиться в общественном туалете, бассейне невозможно.
Классификация и симптомы
Уреаплазменную инфекцию классифицируют в зависимости от типа возбудителя, существует 3 вида бактерий, которые чаще всего из условно-патогенных превращаются в болезнетворные.
Первые признаки появляются после завершения инкубационного периода, они практически идентичны, независимо от типа возбудителя.
Проявления уреаплазмы у женщин при беременности:
- обильные светлые выделения слизистой консистенции;
- развивается кольпит – воспаление влагалища;
- боли тянущего характера в нижней части живота;
- жжение, дискомфорт при мочеиспускании, частые позывы к опорожнению мочевого пузыря;
- зуд в области половых органов;
- косвенные проявления – кожные высыпания, нарушения в работе печени.
При заражении во время орального секса проявляются признаки ангины – боль в горле при глотании, миндалины краснеют и отекают, покрываются налетом.
Симптомы при подострой и ранней форме выражены слабо, долгое время не исчезают, но и не прогрессируют. При остром течении болезнь вспыхивает внезапно, симптоматика выражена ярко.
При хронической уреаплазменной инфекции незначительные проявления болезни наблюдаются в период между стадиями ремиссии и обострения.
Чем опасна
Уреаплазмоз не препятствует зачатию, но лучше выявить и пролечить это заболевание заранее, поскольку патогенные микроорганизмы негативно влияют на развитие плода и течение гестации.
Раньше при диагностировании уреаплазмоза при беременности, особенно в I триместре, врачи рекомендовали делать аборт по медицинским показаниям. Считалось, что эта болезнь оказывает сильное негативное влияние на плод, бактерии провоцируют развитие патологий у ребенка.
- Уреаплазмоз и беременность – опасное сочетание, происходит инфицирование плода, его развитие останавливается. Половые инфекции – одна из основных причин замершей беременности.
- Из-за ослабленного иммунитета патогены из влагалища часто распространяются на другие органы репродуктивной системы – мочевой пузырь, матка, мочеиспускательный канал.
- При проникновении бактерий в матку развивается эндометриоз, что может стать причиной бесплодия.
- Патогенные микроорганизмы разрыхляют шейку матки, что приводит к ее раскрытию. На ранних сроках это может спровоцировать выкидыш, на поздних – преждевременные роды.
Уреаплазма при беременности – последствия для ребенка. Дети заражаются при прохождении по родовым путям. Если заболевание не удалось вылечить до родов, то после тщательного обследования начинают срочное лечение новорожденного.
Чаще всего у инфицированных малышей диагностируют врожденную или неонатальную пневмонию. Реже – менингит, сепсис, неврологические отклонения.
Многие врачи считают, что опасность уреаплазмы для беременных сильно преувеличена. Современные лекарственные препараты помогают вовремя справиться с патологией, выносить здорового ребенка, родить его естественным путем.
Когда и к какому врачу обратиться
При появлении признаков уреаплазмоза нужно обратиться к лечащему гинекологу, инфекционисту. Врач подберет эффективные и безопасные препараты с учетом срока гестации.
Диагностика
Обследование на уреаплазму не входит в список обязательных исследований при вынашивании ребенка, анализы назначают только при наличии возможных симптомов болезни.
Основные методы диагностики:
- ПЦР – анализ показывает наличие ДНК бактерий во влагалищной микрофлоре, но не позволяет определить точное количество микроорганизмов. Результат можно получить уже через 5 часов. Метод преимущественно используют для первичного выявления патологии, отслеживания результатов медикаментозной терапии.
- Бактериологический посев мазка из мочеполового канала или с шейки матки. В питательной среде бактерии образуют колонии. Для получения результатов потребуется 4-8 дней. Дополнительно определяют чувствительность патогенов к антибактериальным препаратам.
- ИФА – выявляет наличие антител к инфекции, для исследований берут венозную кровь. Продолжительность изучения полученного образца – 24 часа. Анализ нельзя назвать достоверным, поскольку при сбоях в работе иммунной системы антитела не вырабатываются.
В клинической практике принято считать нормой уреаплазмы показатели 10 в 4 степени на 1 мл, превышение значений свидетельствует о развитии патологического процесса, требуется антибактериальная терапия.
Лечение
При выявлении патологии лечение уреаплазмы при беременности назначают женщине и ее половому партнеру. До окончания терапии следует отказаться от секса, или пользоваться презервативами.
При отсутствии серьезных осложнений, угрозы выкидыша, антибактериальную терапию проводят после 20 недели, чтобы не навредить плоду. До этого женщине назначают витаминные комплексы и иммуномодуляторы для укрепления защитных функций организма.
Чем лечить уреаплазменную инфекцию при беременности.
- Антибиотики из группы фторхинолонов, макролидов – Эритромицин, Вильпрафен.
- Лекарства для востановления влагалищной и кишечной микрофлоры – Линекс, Бифидумбактерин.
- Вагинальные суппозитории для предотвращения присоединения вторичных инфекций – Гексикон, Ливарол.
- Средства для улучшения кровотока в плаценте – препараты железа, Магне B Для предотвращения гипоксии у плода, нормализации процессов развития и роста.
Нельзя прерывать прием антибиотиков раньше срока, даже если явные признаки болезни исчезли.
Методы профилактики
Лучший способ избежать развития болезни во время вынашивания ребенка – пройти обследование заранее, до зачатия. В этом случае обнаружить и пролечить заболевание значительно проще, поскольку в терапии можно использовать более широкий ассортимент препаратов.
Постоянное укрепление иммунитета поможет предотвратить рост бактерий. Для этого нужно соблюдать режим дня и правила гигиены, полноценно питаться, больше времени проводить на свежем воздухе, избегать стрессов и переутомления.
Уреаплазмоз – патология малоизученная, достоверных данных о ее влиянии на плод и процесс вынашивания нет. Но при появлении неприятных симптомов не следует их игнорировать, заниматься самолечением. Правильно подобранные врачом лекарственные препараты помогут избежать развития тяжелых осложнений.
Уреаплазмоз — симптомы и лечение
Что такое уреаплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ковалык Владимира Павловича, уролога со стажем в 27 лет.
Над статьей доктора Ковалык Владимира Павловича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Уреаплазмоз — группа воспалительных и дисбиотических заболеваний, ассоциированных с уреаплазмами (Ureaplasma species). С 1995 г. различают два вида уреаплазм: Ureaplasma urealyticum и Ureaplasma parvum. Геном U.urealyticum значительно больше U.parvum. В настоящее время невозможно утверждать, что какой-либо из видов является явным патогеном или наоборот — сапрофитом.
Уреаплазмы — условно-патогенные микроорганизмы, которые часто обнаруживаются на слизистых оболочках мочеполовых органов, верхних дыхательных путей и в рото-носоглотке.
В 2021 году профессиональные российские сообщества перестали разрабатывать официальные клинические рекомендации по ведению больных с Ureaplasma spp. и Mycoplasma hominis. Согласно позиции Международного союза по борьбе с инфекциями, передаваемыми половым путём, активное выявление этих микроорганизмов и лечение приносит больше вреда, чем пользы, так как из-за него устойчивость к антибиотикам развивается у действительно опасных инфекций. Поэтому антибиотики при выявлении этих бактерий нужно применять только при наличии симптомов.
Впервые уреаплазмы были выделены в США от темнокожего больного негонококковым уретритом в 1954 г. [1]
Первое попадание уреаплазм в мужскую уретру, как правило, вызывает уретрит — воспаление мочеиспускательного канала. Имеются данные о том, что у женщин уреаплазмы ассоциированы с острыми воспалительными заболеваниями органов малого таза (ВЗОМТ), а также с бактериальным вагинозом. Доказана роль уреаплазм в возникновении бронхолегочных заболеваний у новорожденных (бронхит, пневмония) и послеродового хорионамнионита. [2]
Роль уреаплазм в патологии человека до конца не установлена. Продолжается изучение патогенетической связи этих микроорганизмов с широким спектром заболеваний из разных сфер:
- заболевания мочеполовых органов у мужчин: бесплодие, простатит, везикулит, эпидидимоорхит; [3]
- урогенитальная патология у женщин: ВЗОМТ, бесплодие, воспаление бульбовагинальной железы;
- патология новорождённых. Существуют данные о том, что наличие уреаплазм приводит к низкому весу новорождённого и снижению балла по шкале Апгар;
- патология рожениц: преждевременные роды, преждевременный разрыв околоплодного пузыря, привычный выкидыш, замершая беременность и т. д.; , цистит. Уреаплазмы выявляли в удалённых из почек конкрементах в биоптатах мочевого пузыря, а эксперименты по инфицированию мышей приводили к появлению у них уратных камней в почках.
Уреаплазмы зачастую входят в состав нормальной микрофлоры уретры и влагалища. Частота выявления уреаплазм составляет в среднем 40% в мочеполовых органах у женщин и 5-15% у мужчин. При этом U.parvum обнаруживается значительно чаще, чем U.urealyticum (38% против 9%). [4]
Как передаётся уреаплазма
Уреаплазмы распространяются посредством сексуальных контактов. Чем больше сексуальных партнёров в течение жизни, тем чаще колонизация уреаплазмами влагалища или уретры. Уреаплазмы передаются новорождённым при прохождении через родовой канал. При этом происходит колонизация слизистой вульвы и влагалища у девочек и носоглотки у обоих полов. Частота выявления уреаплазм у новорожденных может достигать 30% и выше, снижаясь до нескольких процентов к первому году жизни. [5]
В последующем рост частоты колонизации уреаплазмами начинается с момента начала половой жизни (в 14-18 лет).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы уреаплазмоза
Симптоматика различается в зависимости от возникшего заболевания.
Уреаплазмоз у мужчин
У мужчин может возникать уретрит, который проявляется скудными выделениями и жжением в мочеиспускательном канале, учащенным мочеиспусканием. Без лечения уретрит склонен к саморазрешению: симптомы затихают, пациент успокаивается. Перенесённый уретрит увеличивает вероятность возникновения в будущем воспаления предстательной железы — простатита. Кроме того, осложнениями уретрита могут быть эпидидимоорхит — воспаление яичка и его придатка, везикулит — семенного пузырька и, редко, куперит — бульбоуретральной железы.
Уреаплозмоз у женщин
У женщин под влиянием уреаплазм может развиваться сальпингоофорит, эндометрит и вагиноз.
Острый сальпингоофорит, эндометрит могут проявляться тянущими болями внизу живота, лихорадкой, слабостью и выделениями из вагины. Воспалительные заболевания тазовых органов у женщин — закономерное следствие бактериального вагиноза, наблюдаемого при выявлении уреаплазм. Симптомы заболевания могут быстро усугубляться, нередко требуется госпитализация в гинекологический стационар.
Помимо воспалительных заболеваний уреаплазмы, помимо многих других микроорганизмов, ассоциированы с бактериальным вагинозом.
Бактериальный вагиноз, как правило, сопровождается выделениями с неприятным запахом, который к тому же усиливается во время близости.
Заболевание предрасполагает к акушерско-гинекологическим осложнениям: преждевременным родам, рождению с низким весом.
Автор статьи разделяет взгляды мировых экспертов в области урогенитальной патологии (Jenny Marazzo, Jorma Paavonen, Sharon Hillier, Gilbert Donders) на отсутствие связи уреаплазм с возникновением цервицита и вагинита. [6] [7] [8]
Здесь необходимо заметить, что российский гайдлайн призывает проводить лечение цервицита и вагинита, базируясь на этиологической роли уреаплазм при этих заболеваниях, что, конечно же, является ошибкой. [17]
Уреаплазмоз у детей
У девочек в большинстве случаев уреаплазмы не вызывают каких-либо заболеваний, наблюдается здоровое носительство. Изредка развивается воспаление вульвыи/или влагалища. У новорождённых девочек и мальчиков повышен риск развития бронхолёгочной дисплазии.
Патогенез уреаплазмоза
Уреаплазмы — условно-патогенные микроорганизмы, т. е. их болезнетворные свойства реализуются только при особых условиях: высокая концентрация на слизистой, иммуносупрессия и другие.
Уреаплазмы прикрепляются к поверхности слизистой оболочки с помощью цитоадгезиновых протеинов. Кроме уретрального эпителия уреаплазмы способны прикрепляться к эритроцитам и сперматозоидам.
Одним из основных факторов патогенности являются ферменты фосфолипаза А и С, под влиянием которых в организме вырабатывается простагландин — фактор, запускающий сокращения непроизвольных мышц, следовательно, возможны преждевременные роды. Воспалительная реакция сопровождается выработкой провоспалительных цитокинов — IL 6, 8, 10.
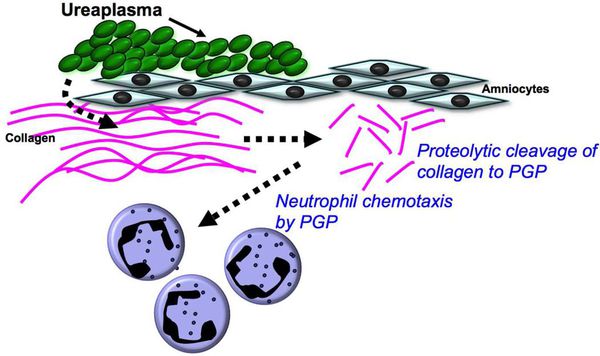
Уреаплазмы обладают IgA-протеазной активностью, разрушая местный защитный фактор слизистой оболочки иммуноглобулин А. [9]
Воспалительный процесс в мочеиспускательном канале развивается при большой концентрации уреаплазм. Так показано, что 10 3 КОЕ/мл и выше ассоциировано с выявлением 12 и более лейкоцитов на мл в уретральном содержимом. [10]
Особые факторы патогенеза реализуются при возникновении бактериального вагиноза. При этом ослабевают факторы местного иммунитета слизистой, благодаря чему такие пациентки более подвержены инфицированию инфекциями, передаваемыми половым путём (в т. ч. ВИЧ). Кислотность вагинального содержимого (рН в норме 3,5-4,5) снижается до нейтральной среды (рН 6,5-7 и выше). Таким образом, ослабевает естественный защитный барьер против болезнетворных микроорганизмов.
Классификация и стадии развития уреаплазмоза
По длительности протекания различают острый и хронический уретрит. Острый уретрит — до 2 месяцев, хронический — более 2 месяцев. В последнем случае различают рецидивирующий и персистирующий уретрит.
Хроническим рецидивирующим уретритом считается заболевание, при котором лейкоциты в уретре к концу лечения пришли в норму, а через 3 месяца — вновь наблюдался их подъём свыше 5 в поле зрения (при увеличении х1000). Хронический персистирующий уретрит — когда повышенное содержание лейкоцитов наблюдалось к концу лечения и через 3 месяца. [11]
ВЗОМТ подразумевает вовлечение в процесс маточных труб, яичника и их связок. Воспаление придатков может быть одно- и двухсторонним, острым или хроническим. Основные симптомы: боль внизу живота, в пояснице, выделения из половых органов, температура 38˚С и выше. [12]
Осложнения уреаплазмоза
У мужчин осложнениями уретрита являются баланопостит — воспаление головки и крайней плоти полового члена. Также возможны простатит, реже — эпидидимоорхит и шеечный цистит. При этом уреаплазмы не рассматриваются в качестве самостоятельного агента, вызывающего воспаление предстательной железы. Вероятно, эта цепь осложнений возникает посредством заднего уретрита и реализуется с помощью уретропростатического рефлюкса, т. е. заброса содержимого задней уретры в ацинусы простаты и семявыносящие протоки. [13]
У женщин ВЗОМТ может осложняться тубоовариальным абсцессом, изредка возникают перитонит и сепсис. В отдалённые сроки возможны серьёзные осложнения, имеющие социальные последствия: хроническая тазовая боль, внематочная беременность и бесплодие.
Маловероятно, что только лишь наличие уреаплазм в биоценозе влагалища приведёт к таким осложнениям. Свой патогенный потенциал эти микроорганизмы реализуют совместно с другими микроорганизмами, приводящими к дисбиотическим изменениям — бактериальному вагинозу. [14]
Диагностика уреаплазмоза
Показанием для назначения исследований для выявления уреаплазм являются клинические и/или лабораторные признаки воспалительного процесса: уретрит, ВЗОМТ. Не следует проводить рутинные исследования всем пациентам, в т.ч. без признаков какого-либо заболевания.
Для выявления уреаплазм используются только прямые методы выявления: бактериологический и молекулярно-генетический. Определение антител: IgG, IgA, IgM неинформативно. Материалом для исследования могут служить отделяемое мочеполовых органов, моча, вагинальный секрет и др.
- Бактериологическое исследование (бакпосев, культуральный метод) позволяет определить концентрацию микроорганизмов, но не различает виды Ureaplasma urealyticum и Ureaplasma parvum. В случае положительного результата будет обозначено: «Получен рост Ureaplasma urealyticum в концентрации 10 х КОЕ/мл», что может означать и U.urealyticum, и U.parvum.
- Молекулярно-генетическое исследование (полимеразная цепная реакция, ПЦР) определяет уреаплазмы с точностью до вида. При этом более современное количественное исследование в реальном времени (так называемая real-time PCR) определяет концентрацию микроорганизмов в формате «геном-эквивалент на миллилитр», это на один логарифм больше, чем традиционные КОЕ/мл [15] .
- Флороценоз — существуют коммерческие панели исследования на основе количественных молекулярно-генетических методов («Флороценоз», «Инбиофлор», «Фемофлор»), с помощью которых определяют диагноз «бактериальный вагиноз». [16]
Прямая иммунофлюоресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА) менее информативны при уреаплазмозе, чем молекулярно-генетические и бактериологические исследования. Их применяют только при отсутствии последних.
Бактериальный вагиноз верифицируют с помощью критериев Амсела:
- сливкообразные выделения на стенках влагалища с неприятным запахом;
- положительный аминовый тест (усиление «рыбного» запаха при добавлении в вагинальный секрет 10% КОН);
- повышение рН вагинального содержимого выше 4,5;
- наличие ключевых клеток при микроскопии вагинального содержимого.
При наличии любых 3-х из 4-х критериев диагноз является установленным. Тем не менее, ввиду трудоёмкости выполнения, невозможности измерения рН оценка критериев Амсела затруднена.
Лечение уреаплазмоза
Лечение уреаплазмоза показано только в тех случаях, когда в результате обследования выявлена очевидная связь уреаплазм с воспалительным процессом. В случае здорового носительства уреаплазм лечение не показано. Порочной является практика назначения терапии всем лицам, у которых выявлены уреаплазмы.
Лечение показано донорам спермы и при бесплодии, когда других его причин не выявлено.
Недавние бактериологические исследования показали высокую активность в отношении уреаплазм Доксициклина, Джозамицина и ряда других антимикробных препаратов.
Схема лечения уреаплазмоза
Согласно клиническим рекомендациям Российского общества дерматовенерологов при неосложнённом заболевании — уретрит — проводят 10-дневные курсы лечения уреаплазмоза:
- Доксициклин моногидрат 100 мг по 1 таб. 2 раза в день;
- или Джозамицин 500 мг по 1 таб. 3 раза в день.
При персистенции воспалительного процесса курс лечения уреаплазмоза может быть продлён до 14 дней. [17]
При выявлении бактериального вагиноза назначают вагинальные препараты:
- Метронидазол вагинальный гель0,75% на ночь 5 г в течение 5 дней;
- или Клиндамицин крем 2% на ночь в течение 7 дней. [18]
Важно заметить, что целью лечения не является «вылечить уреаплазмы», полной эрадикации этих микроорганизмов не требуется. Важно лишь вылечить заболевание: уретрит, бактериальный вагиноз, ВЗОМТ. В большинстве случаев лечение уреаплазмоза у сексуального партнёра не требуется.
Особенности лечения уреаплазмоза при беременности
При беременности по назначению врача можно применять препараты из группы макролидов и азалидов (Джозамицин, Азитромицин).
Прогноз. Профилактика
Ограничение числа сексуальных партнёров, применение барьерных методов контрацепции уменьшают колонизацию уреаплазм. В тех случаях, когда уже имеется носительство уреаплазм, необходимо профилактическое обследование и консультация у профильных специалистов перед:
Стоит ли лечить уреаплазму при беременности

Нужно сказать, что в западной и отечественной медицине существует несколько разный подход к вопросу лечения уреаплазмы во время беременности. Многие зарубежные гинекологи считают, что лечение данной инфекции у беременных принесет больше вреда, чем пользы, и оставляют уреаплазму без лечения.
Однако в нашей стране большинство врачей придерживаются мнения, что лечение уреоплазмы беременных нужно проводить, потому что:
- Она повышает количество выкидышей, замерших беременностей и преждевременных родов. Кроме того, известны случаи мертворождений у женщин, инфицированных уреаплазмой;
- Плод в матке, как правило, не подвергается заражению уреаплазмой, поскольку его надежно защищают плодные оболочки. Но во время прохождения ребенка по родовому каналу инфицированной матери риск заражения ребенка достаточно высок. А у новорожденного ребенка уреаплазма может привести к развитию таких опасных для жизни и здоровья последствий, как уреаплазменная пневмония и менингит. Есть также данные об отставании в развитии детей, зараженных во время родов уреаплазмой.
Решение о том, лечить или не лечить уреаплазму при беременности должно приниматься женщиной совместно с наблюдающим ее акушером-гинекологом. Однозначно должны проходить лечение этой инфекции женщины, имевшие в анамнезе выкидыши, замершие беременности, преждевременные роды и мертворождения.
Когда лучше проводить лечение
Самый оптимальный случай – это когда женщина проходит лечение уреаплазмы еще на этапе планирования беременности. Проходить обследование на инфекции, передающиеся половым путем, рекомендуется всем женщинам, планирующим беременность.
Однако в случаях, когда зачатие оказывается незапланированным, женщина часто узнает об имеющейся у нее уреаплазменной инфекции уже при постановке на учет у акушера-гинеколога.
В таком случае лечение лучше проводить после 22-й недели беременности, когда все основные органы и системы ребенка уже сформированы, и влияние антибиотика на плод будет минимальным.
Чем лечить
Уреаплазму при беременности лучше лечить после определения чувствительности возбудителя к антибиотикам, чтобы избежать назначения препарата, который окажется неэффективным. Беременным целесообразно назначать только один антибиотик. Как правило, это средство из группы макролидов.
Для повышения иммунитета врач обычно назначает свечи с интерфероном, которые разрешены к применению со второго триместра беременности.
Поскольку печень женщины во время беременности и так испытывает повышенную нагрузку, целесообразно назначение гепатопротекторов. Для предупреждения проблем с кишечником назначаются лекарства для нормализации кишечной микрофлоры.
Что делать, если лечение оказалось неэффективным
Если лечение уреаплазмы при беременности оказалось неэффективным, решение о том, стоит ли проводить повторный курс антибиотикотерапии, принимается врачом акушером-гинекологом индивидуально в каждом конкретном случае.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники «Частная Практика»
Источник https://tulrb.ru/info/interesnoe/ureaplazmoz-vo-vremya-beremennosti
Источник https://probolezny.ru/ureaplazmoz/
Источник https://www.academy-health.ru/stati/stoit-li-lechit-ureaplazmu-pri-beremennosti/
